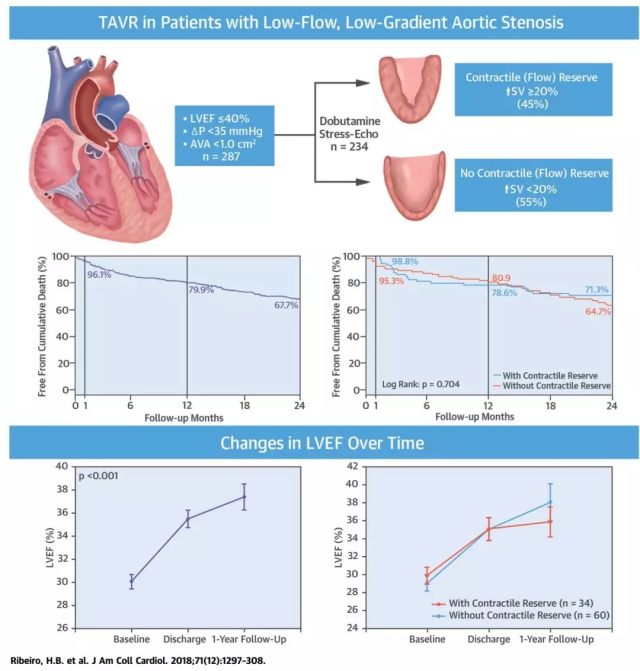
创伤性视神经损害的发作率约为 2%~5%,医治的办法有保存医治,激素冲击医治,手术减压,或多种办法联合医治。而对创伤性视神经损害的最佳医治办法,手术医治机遇的挑选,习惯证方面仍存在争议。
近期,日本国防医学院神经外科 Otani 博士等,在 World Neurosurgery 杂志上介绍了一种硬膜外经眶上裂入路的办法,能够简略有用的对创伤性视神经损害减压。
为了保证手术作用,必需求严厉掌握手术指征、手术时刻及手术操作过程。
手术指征
有清晰的头面部外伤史,激素冲击医治无效,视神经功用进行性下降,视力功用至少要有光感,或许存在视神经管或眼内压升高的状况。
手术机遇
外伤后 24 小时内,尽或许早得施行手术。
手术技巧
选用规范额颞开颅,咬除颞骨鳞部直至中颅窝底,磨平蝶骨小翼到眶脑膜带露出,别离中颅窝的硬脑膜,露出出眶上裂和圆孔;假如存在视神经管内压力升高的状况,需求翻开眶骨的上壁和外侧壁。
翻开眶上裂的顶部,露出颞叶硬脑膜固有层和骨膜层的衔接处,磨除眶脑膜带周围的骨质,切除前床突基地部的部分眶尖,用显微剪剪开眶脑膜带,切开眶上裂和圆孔之间的硬脑膜,别离眶上裂外侧壁的固有硬脑膜层,露出前床突。别离过程中留意勿损害蝶顶窦,避免术后发作静脉回流妨碍。
图 1 硬膜外经眶上裂入路视神经管减压示意图。A:选用额颞入路,磨除蝶骨小翼,露出眶脑膜带,别离中颅窝底硬脑膜至圆孔和眶上裂露出,翻开前床突基底部的部分眶尖,用显微剪剪开眶脑膜带,切开眶上裂和圆孔之间的硬脑膜,别离眶上裂外侧壁的固有硬脑膜层,露出前床突,留意不要损害蝶顶窦;B:在前床突的内侧翻开视神经管的部分;C:扩展视神经管,切除视柱,保存镰状韧带和视神经鞘完好。FR,圆孔;SOF,眶上裂;MOA,眶脑膜带;V2,三叉神经第二支;CS,海绵窦;V1,三叉神经第一支;ACP,前床突;OC,视神经管;SPS,蝶顶窦;II,视神经;IV,滑车神经;III,动眼神经;V,三叉神经;C3,第三颈神经
经细心别离后,视神经管口能够露出出来,再磨除前床突的外侧,使视神经管敞开。移除视柱后,能够对视神经管的下外侧进行减压。镰状韧带和视神经鞘仍坚持完好。在磨除前床突的过程中留意不要磨通筛窦的顶壁,避免术后发作脑脊液漏。
图 2 头部外伤后患者急诊行硬膜外经眶上裂入路视神经管减压。A:选用额颞瓣入路;B:露出眶脑膜带;C:切开眶脑膜带,露出前床突和视神经管后,对视神经管进行减压
作者用硬膜外经眶上裂入路对 8 例头部外伤患者进行了医治,2 例患者术前无光感,2 例术前眼肌麻木。一切的患者均承受上述手术方法,伤后 24 小时内联合给予大剂量的激素冲击医治。
图 3 另一名外伤后走视神经减压的病例。A:头颅 CT 示:左边眼球杰出并眶内血肿,急诊选用硬膜外经眶上裂入路进行视神经减压;B:翻开眶上裂,露出前床突;C:翻开视神经管,切除眶周骨质,到达眶内减压的作用;D:术后 CT 示眶内血肿铲除彻底,突眼有所康复。ACP,前床突;ON,视神经
术后出院时,6 例患者的视力功用有所提高,2 例患者视力功用无显着改动;2 例眼肌麻木的患者术后 3 个月时有改进。无手术相关并发症的发作。
关于视神经损害的医治,你的观念是什么?有什么手术方法、技巧,欢迎留言共享,或投稿 chengpx@dxy.cn。