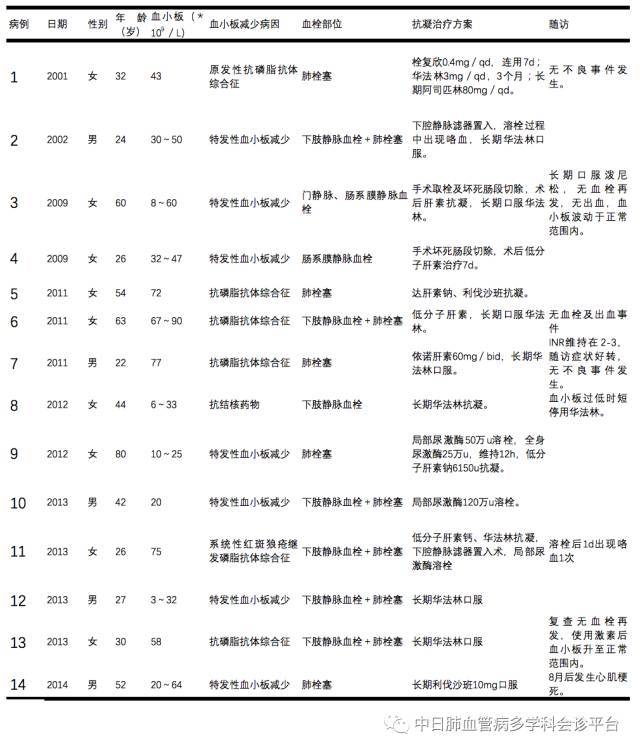
肺叶切除+系统性淋巴结打扫(SLND)仍然是前期非小细胞肺癌(NSCLC)患者的最佳医治计划,但是无法耐受肺叶切除的患者可采用肺段切除术。气管插管单肺机械通气(IASLV)是现在规范的麻醉方法。但是,该麻醉方法可能与术后并发症和手术危险添加相关。为了防止气管插管麻醉相关的副作用,近年来有学者提出了非插管麻醉下胸部手术。
来自广州医科大学隶属榜首医院的刘君等展开了一项研讨,比较插管麻醉与非插管麻醉行解剖性 NSCLC 切除术时患者的围术期差异,该研讨成果宣布在近期的 EJCTS 杂志上。
该研讨归入自 2011 年 12 月至 2014 年 12 月间 339 例行 VATS 肺癌切除术的 NSCLC 患者(282 例肺叶切除术,57 例肺段切除术),依据麻醉方法将其分为两组:非插管静脉麻醉下自主呼吸通气组(NIIASV,151 例)与气管插管单肺机械通气组(IASLV,188 例),比较两组术中及术后短期成果。
研讨者运用倾向匹配剖析(PSM)对两组进行再次分组,确保其临床基线平衡,剖析后共 136 对匹配患者进行剖析(116 例为肺叶切除术,20 例为肺段切除术)。
研讨成果发现,共有 32 例承受肺段切除术和 119 例肺叶切除术的患者在 NIIASV 下顺利完成。9 例承受肺叶切除术的患者因某些原因需术中中转插管,该研讨中将这 9 例患者扫除(2 例纵隔摇摆,2 例肿瘤侵略,1 例高碳酸血在及低氧血症,1 例广泛胸膜粘连,1 例膈肌举高)。
比较 NIIASV 和 IASLV 的成果显现人口统计学和基线数据没有显着差异,手术时刻,术中失血量,切除淋巴结的数量和胸管停留时刻也无显着差异。 一起,研讨者发现 NIIASV 组术后空腹时刻缩短,术后整体排尿量显着削减和住院时刻显着缩短。
两组匹配后比照剖析显现人口基线材料、手术持续时刻、术中出血量、淋巴结切除数量、保存胸管时刻未见显着差异。但 NIIASV 组中术后胸管引流量(NIIASV vs IASLV:607.4 vs 766.7 ml)、术后禁食时刻(NIIASV vs IASLV:6.7 vs 12.3 h)及术后住院天数(NIIASV vs IASLV:7.4 vs 8.6 天)数据更优。
进一步剖析显现在肺段切除组中,匹配后两组比照剖析相同显现 NIIASV 组在术后禁食时刻(NIIASV vs IASLV:6.5 vs 13.8 h),术后引流量(NIIASV vs IASLV:354.5 vs 723.0 ml),术后住院天数(NIIASV vs IASLV:6.0 vs 8.3 天)数据更优。而手术持续时刻、术中出血量、淋巴结切除数量、并发症发生率、保存胸管时刻未见显着差异。
该研讨标明,两种麻醉方法比较下,NIIASV 具有削减麻醉相关不良反应、术后快速康复、加速住院病床周转率的优势。在 NIIASV 下淋巴结切除数量并没有显着差异,确保了肺癌彻底治愈手术的有用性。
该研讨以为在 NIIASV 下行 VATS 肺癌彻底治愈性切除术是可行、安全、有用,NIIASV 使患者术后康复更快。研讨团队以为,跟着麻醉和手术技能的开展,运用 NIIASV 技能的手术适应症将越发宽广,将有更多的患者可获益于该项技能。但在未来仍需大样本的前瞻性、多中心研讨来验证其长时间预后。