脊索瘤是来源于脊索剩余安排的肿瘤,35% 发作在斜坡,50% 发作在骶尾部,占颅内原发性肿瘤的 1%。而发作于硬膜下的脊索瘤相对稀有,现在文献报导了共有 29 例,这类脊索瘤不侵及颅骨及硬脑膜,因而其病理进程和医治办法与经典的脊索瘤有所不同。
近期,巴西圣保罗大学神经外科 Vellutini 等,在 Journal of Clinical Neuroscience 杂志上,报导了一例稀有的斜坡硬膜下伴有瘤内出血的脊索瘤,提出了诊治该类脊索瘤的新思路。
病例介绍
一名 28 岁的女人,在 2012 年因突发头痛和晕厥就诊,入院时 GCS 评分 15 分,瞳孔反射杰出,右侧偏瘫(右上肢肌力 3 级,右下肢肌力 4 级),左边面部麻木,左边外展神经麻木,其他颅神经功用正常。
头颅 CT 示:脑干前方出血性体现,以左边为著,规模涉及到中脑到延髓。以自发性脑出血医治;完善实验室查看,血管源性、血液性及免疫性疾病能够扫除。头颅 MRI 查看可见出血及强化效应;DWI 首要为高信号。
图 1 上:水平位 CT 示后颅窝血肿;中,水平位 MRI 水按捺像(左)、T2(中)、T1 增强(右)示硬膜下脑干脊索瘤;下:矢状位 T1 增强(右)和 T1 平扫(左)示硬膜下脊索瘤,来源于斜坡软骨结合部,契合脊索瘤的来源
调查 1 个月后,未发现清晰的出血原因,而且肌力及外展神经功用康复,允许出院后随访调查。
出院后 1 月,患者再次呈现突发头痛、晕厥而就诊。就诊时呈嗜睡,印象学提示再次出血。
急诊行乙状窦后入路铲除血肿,1 周后选用乙状窦前入路彻底切除肿瘤,术后病理成果报答契合硬膜下脊索瘤的确诊。
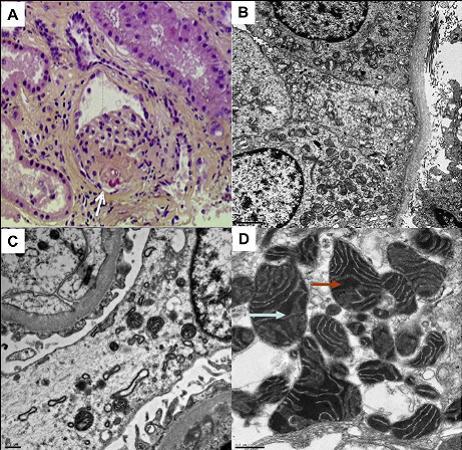
图 2 术后病理成果。A:HE 染色细胞质呈嗜碱性,细胞呈多边形或圆形;B:空泡细胞;C:细胞膜特异性抗原免疫阳性;D:免疫组化染色示细胞增生活泼
术后患者康复杰出,出院时患者右侧偏瘫(右上肢 2 级,右下肢 3 级)。出院后考虑到患者肿瘤彻底切除,而且报导中无有用的放射及化疗办法,因而不引荐患者进一步联合医治。在 2014 年 6 月前的 MRI 随访未见肿瘤复发。
2015 年 4 月时,患者因在睡觉中突发耳痛、厌恶、晕厥而就诊,入院时 GCS 评分 15 分,瞳孔光反应存在,右侧肢体痉挛性偏瘫(右上肢 3 级,右下肢 4 级),无颅神经功用危害。
头颅 CT 和 MRI 查看,发现一巨大,密度不均,等 T1 长 T2,显着强化的病灶,侵袭中脑、脑桥、延髓。经乙状窦前入路切除病灶,术后病理成果仍提示为硬膜下脊索瘤。
图 3 A:术后水平位 T1 示脑干脊索瘤彻底切除;B:新发症状呈现时的水平位 CT,再次呈现血肿;C:增强 T1 示硬膜下脊索瘤复发
术后患者康复杰出,出院时右侧偏瘫(右上肢 2 级,右下肢 4 级),后期承受放射医治。
总结
典型的脊索瘤来源于硬膜外,因占位效应和骨损坏呈现症状,Brachyury 和 Galectin-3 免疫呈强阳性,Ki67 阳性指数在 2.5%-8.2%,复发是其特征之一。
既往以为硬膜下脊索瘤预后优于典型的脊索瘤,而另一部分学者以为硬膜下脊索瘤的生物学和天然病史与典型脊索瘤无显着差异。而事实上,这两种类型的脊索瘤最大的不同在于显微镜下的切除程度,硬膜下脊索瘤因首要侵及软安排,简单到达全切。
影响脊索瘤预后的要素较多。肿瘤血供丰厚,细胞呈薄片状蜂窝状摆放,Ki67 指数大于 5%,预示肿瘤易前期复发,预后不良。
硬膜下脊索瘤发作出血的状况很稀有,一旦发现出血,提示肿瘤细胞增生活泼,短期内复发的或许性大。
别的,作者指出后颅窝自发性脑出血辨别确诊时,需考虑到硬膜下脊索瘤的或许;一起,硬膜下和硬膜外脊索瘤复发类型根本类似,因而要尽或许的到达全切;关于复发的患者,引荐联合放射医治。